Reconstruir enteramente en 3D la tráquea de un niño de 7 años permitió ensayar la anestesia previa a una intervención quirúrgica de alto riesgo
Un equipo de anestesistas del Centro Médico Tel Aviv Sourasky, Israel, está utilizando tecnología en 3D para poder ensayar la mejor anestesia en pacientes de alto riesgo antes de una operación. Lo han llevado a cabo en operaciones de 20 pacientes, incluidos un feto de 35 semanas que requirió cesárea y un niño de siete años. La reconstrucción en 3D de una tráquea, por ejemplo, y utilizar técnicas de realidad virtual, permite a los anestesiólogos saber exactamente a qué se enfrentan, y poder ensayar antes de la operación para establecer un plan personalizado.
El niño de siete años que pudo seguir respirando
Uno de los casos más sorprendentes fue el de un niño de siete años con sarcoma de Ewing (un cáncer de huesos y tejidos blandos) que requirió una operación para extirpar parte de su pulmón derecho. A los anestesiólogos les preocupaba que los tubos y dispositivos estándar utilizados para operaciones pulmonares en pacientes mayores pudieran no ser apropiados.
Las tomografías computarizadas se usaron para crear un programa de realidad virtual de sus vías respiratorias y pulmones, y un modelo de plástico impreso en 3D exacto para que pudieran formular un plan personalizado de las vías respiratorias y familiarizarse con la anatomía de las vías respiratorias del paciente. El plan final fue diferente al plan desarrollado utilizando técnicas de imagen estándar. Esto redujo el número de intentos de aislamiento pulmonar que de otro modo se hubieran realizado en la paciente, y se recuperó bien.
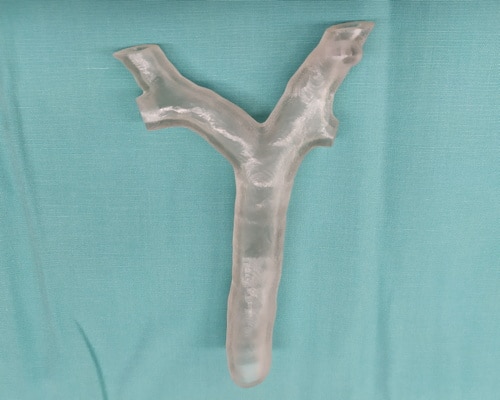
Modelo impreso en 3D de las vías respiratorias de un paciente de siete años y medio. Fuente: Ruth Shaylor
Shaylor dijo que la técnica que llevan probando desde hace dos años muestra que con un plan específico implementado se reducen las pruebas y errores. Además, los anestesiólogos involucrados en estos casos informaron de que tenían menos estrés. También descubrieron que compartir estos modelos con los pacientes les dio una comprensión más profunda de su próxima cirugía y ayudó a mejorar la comunicación. El equipo espera que la impresión 3D se implemente en estos casos, ya que todavía no se usa para la planificación preoperatoria del paciente con anestesia.
La realidad virtual y la impresión 3D pueden mejorar la atención del paciente y reducir el estrés del anestesiólogo, ya que le permiten practicar el procedimiento antes de la operación, según ha comprobado una nueva investigación presentada en Euroanaesthesia, la reunión anual de la Sociedad Europea de Anestesiología y Cuidados Intensivos (ESAIC).
La mayoría de los casos del estudio comprendía a niños que necesitaban cirugía pulmonar, aunque esta tecnología también se utilizó para diseñar planes personalizados para pacientes a quienes hace falta extirpar grandes masas de tejido en el tórax que comprimen el corazón y los pulmones, llamadas masas mediastínicas. Las masas mediastínicas están formadas por tumores, sacos llenos de fluido (quistes) y otras anomalías en los órganos del mediastino, la parte del tórax que contiene el corazón, la glándula del timo, algunos ganglios linfáticos y parte del esófago, la aorta, las glándulas tiroides, y paratiroides.
La autora principal del artículo, Ruth Shaylor, explicó que mediante escaneos de imágenes, el equipo pudo imprimir modelos de alta precisión de las vías respiratorias del paciente para planificar sus procedimientos. Esto es importante en los niños porque son más pequeños, y también lo es el margen de error de los médicos. Poder ver, sostener y rotar una réplica precisa de las vías respiratorias de un paciente, permite visualizarlos con una claridad y precisión que un escáner plano no puede proporcionar.
Un modelo impreso 3D en 30 minutos
En 2019, el departamento de anestesia del Centro Médico Tel Aviv comenzó a utilizar la impresión 3D y el modelado de realidad virtual para evaluar de forma rutinaria a los pacientes antes de la cirugía. Por ejemplo, niños que requerían ventilación de un pulmón, la cirugía podría realizarse en el otro pulmón. Hoy se puede escanear un modelo 3D de la zona a operar del paciente en 30 minutos, y disponer de una copia impresa en 3D en tres o cuatro horas.
Para examinar los beneficios de estas tecnologías para el manejo anestésico, Shaylor y su equipo revisaron a los 20 pacientes que iban a participar en el modelado 3D entre julio de 2019 y julio de 2021. En general, la impresión 3D se utilizó para casos de vías respiratorias en 15 pacientes y con realidad virtual para casos grandes de masas mediastínicas en tres pacientes.
Los resultados mostraron que cuando se utilizó la impresión 3D, el plan para las vías respiratorias funcionó en 13 de los 15, es decir, un 87% de los pacientes. Hubo dos casos en los que el plan del modelo fue más tradicional, ya que el equipo utilizado era más grande que el modelo sugerido, y un caso en el que no se pudo hacer debido a escaneos de imágenes deficientes.
Después de revisar las imágenes de realidad virtual, ninguno de los pacientes con masas mediastínicas tuvo que someterse a procedimientos invasivos antes de ser anestesiados. Además, no hubo informes de complicaciones con anestesia en pacientes que probaron el modelado 3D.
REFERENCIA



